

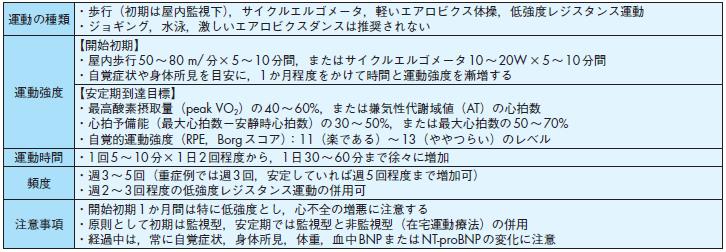
運動の種類・歩行(初期は屋内監視下),サイクルエルゴメータ,軽いエアロビクス体操,低強度レジスタンス運動
・ジョギング,水泳,激しいエアロビクスダンスは推奨されない
運動強度
【開始初期】
・屋内歩行50~80 m/分×5~10分間,またはサイクルエルゴメータ10~20W×5~10分間
・自覚症状や身体所見を目安に,1か月程度をかけて時間と運動強度を漸増する
【安定期到達目標】
・最高酸素摂取量(peak VO2)の40~60%,または嫌気性代謝域値(AT)の心拍数
・心拍予備能(最大心拍数-安静時心拍数)の30~50%,または最大心拍数の50~70%
・自覚的運動強度(RPE,Borgスコア):11(楽である)~13(ややつらい)のレベル
運動時間・1回5~10分×1日2回程度から,1日30~60分まで徐々に増加
頻度・週3~5回(重症例では週3回,安定していれば週5回程度まで増加可)
・週2~3回程度の低強度レジスタンス運動の併用可
注意事項
・開始初期1か月間は特に低強度とし,心不全の増悪に注意する
・原則として初期は監視型,安定期では監視型と非監視型(在宅運動療法)の併用
・経過中は,常に自覚症状,身体所見,体重,血中BNPまたはNT-proBNPの変化に注意
・ジョギング,水泳,激しいエアロビクスダンスは推奨されない
運動強度
【開始初期】
・屋内歩行50~80 m/分×5~10分間,またはサイクルエルゴメータ10~20W×5~10分間
・自覚症状や身体所見を目安に,1か月程度をかけて時間と運動強度を漸増する
【安定期到達目標】
・最高酸素摂取量(peak VO2)の40~60%,または嫌気性代謝域値(AT)の心拍数
・心拍予備能(最大心拍数-安静時心拍数)の30~50%,または最大心拍数の50~70%
・自覚的運動強度(RPE,Borgスコア):11(楽である)~13(ややつらい)のレベル
運動時間・1回5~10分×1日2回程度から,1日30~60分まで徐々に増加
頻度・週3~5回(重症例では週3回,安定していれば週5回程度まで増加可)
・週2~3回程度の低強度レジスタンス運動の併用可
注意事項
・開始初期1か月間は特に低強度とし,心不全の増悪に注意する
・原則として初期は監視型,安定期では監視型と非監視型(在宅運動療法)の併用
・経過中は,常に自覚症状,身体所見,体重,血中BNPまたはNT-proBNPの変化に注意
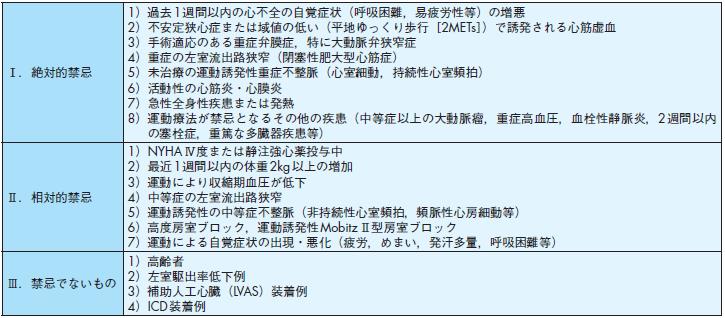
Ⅰ.絶対的禁忌
1)過去1週間以内の心不全の自覚症状(呼吸困難,易疲労性等)の増悪
2)不安定狭心症または域値の低い(平地ゆっくり歩行[2METs])で誘発される心筋虚血
3)手術適応のある重症弁膜症,特に大動脈弁狭窄症
4)重症の左室流出路狭窄(閉塞性肥大型心筋症)
5)未治療の運動誘発性重症不整脈(心室細動,持続性心室頻拍)
6)活動性の心筋炎・心膜炎
7)急性全身性疾患または発熱
8) 運動療法が禁忌となるその他の疾患(中等症以上の大動脈瘤,重症高血圧,血栓性静脈炎,2週間以内
の塞栓症,重篤な多臓器疾患等)
Ⅱ.相対的禁忌
1)NYHAⅣ度または静注強心薬投与中
2)最近1週間以内の体重2kg以上の増加
3)運動により収縮期血圧が低下
4)中等症の左室流出路狭窄
5)運動誘発性の中等症不整脈(非持続性心室頻拍,頻脈性心房細動等)
6)高度房室ブロック,運動誘発性MobitzⅡ型房室ブロック
7)運動による自覚症状の出現・悪化(疲労,めまい,発汗多量,呼吸困難等)
Ⅲ.禁忌でないもの
1)高齢者
2)左室駆出率低下例
3)補助人工心臓(LVAS)装着例
4)ICD装着例
1)過去1週間以内の心不全の自覚症状(呼吸困難,易疲労性等)の増悪
2)不安定狭心症または域値の低い(平地ゆっくり歩行[2METs])で誘発される心筋虚血
3)手術適応のある重症弁膜症,特に大動脈弁狭窄症
4)重症の左室流出路狭窄(閉塞性肥大型心筋症)
5)未治療の運動誘発性重症不整脈(心室細動,持続性心室頻拍)
6)活動性の心筋炎・心膜炎
7)急性全身性疾患または発熱
8) 運動療法が禁忌となるその他の疾患(中等症以上の大動脈瘤,重症高血圧,血栓性静脈炎,2週間以内
の塞栓症,重篤な多臓器疾患等)
Ⅱ.相対的禁忌
1)NYHAⅣ度または静注強心薬投与中
2)最近1週間以内の体重2kg以上の増加
3)運動により収縮期血圧が低下
4)中等症の左室流出路狭窄
5)運動誘発性の中等症不整脈(非持続性心室頻拍,頻脈性心房細動等)
6)高度房室ブロック,運動誘発性MobitzⅡ型房室ブロック
7)運動による自覚症状の出現・悪化(疲労,めまい,発汗多量,呼吸困難等)
Ⅲ.禁忌でないもの
1)高齢者
2)左室駆出率低下例
3)補助人工心臓(LVAS)装着例
4)ICD装着例
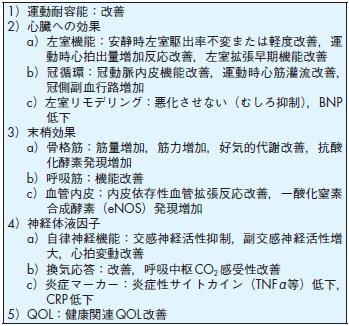
1)運動耐容能:改善
2)心臓への効果
a)左室機能:安静時左室駆出率不変または軽度改善,運
動時心拍出量増加反応改善,左室拡張早期機能改善
b)冠循環:冠動脈内皮機能改善,運動時心筋灌流改善,
冠側副血行路増加
c)左室リモデリング:悪化させない(むしろ抑制),BNP低下
3)末梢効果
a)骨格筋:筋量増加,筋力増加,好気的代謝改善,抗酸
化酵素発現増加
b)呼吸筋:機能改善
c)血管内皮:内皮依存性血管拡張反応改善,一酸化窒素
合成酵素(eNOS)発現増加
4)神経体液因子
a)自律神経機能:交感神経活性抑制,副交感神経活性増
大,心拍変動改善
b)換気応答:改善,呼吸中枢CO2感受性改善
c)炎症マーカー:炎症性サイトカイン(TNFα等)低下,
CRP低下
5)QOL:健康関連QOL 改善
2)心臓への効果
a)左室機能:安静時左室駆出率不変または軽度改善,運
動時心拍出量増加反応改善,左室拡張早期機能改善
b)冠循環:冠動脈内皮機能改善,運動時心筋灌流改善,
冠側副血行路増加
c)左室リモデリング:悪化させない(むしろ抑制),BNP低下
3)末梢効果
a)骨格筋:筋量増加,筋力増加,好気的代謝改善,抗酸
化酵素発現増加
b)呼吸筋:機能改善
c)血管内皮:内皮依存性血管拡張反応改善,一酸化窒素
合成酵素(eNOS)発現増加
4)神経体液因子
a)自律神経機能:交感神経活性抑制,副交感神経活性増
大,心拍変動改善
b)換気応答:改善,呼吸中枢CO2感受性改善
c)炎症マーカー:炎症性サイトカイン(TNFα等)低下,
CRP低下
5)QOL:健康関連QOL 改善
2 運動療法
慢性心不全に対する運動療法の臨床的効果は以前から認識されていたが,その生理学的機序,ならびに安全性やQOL,生命予後,および医療経済的効果について明らかになったのは比較的最近である.運動療法を含む包括的心臓リハビリテーションは,慢性心不全の治療や予防ばかりでなく疾病管理プログラムとして,今後重要性が増すと考えられる.
① 運動療法の効果(表14)
LVEF平均20~ 30%,Peak VO2 10~ 20 mL/分/kgの慢性心不全患者に対して,中等度の運動強度(Peak VO2の40~ 70%程度)で2~ 6か月間の運動療法を施行すると,Peak VO2で15~ 30%(平均約20%)の増加が得られ,嫌気性代謝閾値(AT: Anaerobic threshold)も改善する506)-516).この運動耐容能改善効果は,β遮断薬服用中患者517),518),ICDまたはCRT-D装着後患者においても認められる519)-521).
運動療法により心不全患者の運動負荷時の心拍出量反応508)は改善するが, 安静時のLVEFは変わらないか153),522),またはわずかに改善するとされる523),524).一方,左室拡張機能指標のうち,拡張早期流入速度や弛緩速度が改善する513),514),525).また,血中BNPおよびNT-proBNPを低下させることが報告されている526),527).虚血性心疾患患者では,冠側副血行路の発達506),528)-530)や,冠動脈の内皮依存性冠動脈拡張反応を改善すること531)が知られている.
運動療法による運動耐容能増加効果の多くは,骨格筋(筋肉量・ミトコンドリア容積の増加512),骨格筋代謝および機能の改善511),532),呼吸筋機能の改善533),534))やNO産生増加を介した内皮機能改善効果535),536)による末梢血管等の末梢機序を介するものであると考えられている508),512).また,神経体液因子への効果としては炎症性物質であるCRP537),サイトカイン(TNF-α,IL-6,IL-β 1 等)538)の低下や,予後指標として重要な自律神経機能異常が改善する539)-541).
運動療法が心不全患者の不安,抑うつを軽減し,生活の質(QOL)を改善することはほぼ確立されている506),509),515),524).長期予後に対する有用性に関しては,単一施設における無作為割り付け試験において,運動療法施行群で非施行群より心不全再入院や心臓死が減少すると報告されている506).Smartらによる81研究のメタアナリシスでは,2,387名に運動療法が施行され,60,000人・時間の運動トレーニングにおいて,運動に直接関連した死亡はなく,報告された心血管イベントは運動群56例と非運動群75例(p= 0.05)であり,死亡は26例と41例(p= 0.06)で,安全性と心血管イベント抑制に関して有用性が示された542).また,ExTraMaTCHでは 9編に対してメタアナリシスを行い,生存率(p= 0.015),無事故生存率(死亡+入院,p= 0.018)ともに運動療法群が有意に良好であり,運動療法が心不全患者の予後を改善することが示された152).HF-ACTION研究543)では,アメリカ,カナダ,フランスの82施設において,外来通院中のLVEF 35%以下,NYHAⅡ~Ⅳ度の安定した心不全患者2,331例を対象とし,無作為に通常治療群とそれに運動療法を追加する群に割り付け,平均2.5年間追跡した.その結果,運動療法群でQOLの有意な改善がみられ,心血管イベントや予後については一次解析で有意な改善はみられなかったが,予後予測因子での補正によりいずれも統計学的に有意な改善が示された.
② 運動療法の禁忌(表15)
運動療法の禁忌を表15に示す.NYHAⅣ度に関しては,全身的な運動療法の適応にはならないが,局所的個別的なレジスタンストレーニングの適応となる可能性は
ある131).高齢者,補助人工心臓装着中の心不全,ICD埋込み後等は禁忌ではない.
③ 運動処方
心不全の運動療法は,基本的に運動処方に従って行われるべきであり,特に高齢者や左室機能の著明低下例,危険な不整脈や虚血出現の可能性がある例等は
監視下で行われる.運動強度としては低~中強度(Peak VO2 の40~ 60%)でも運動療法効果が得られるので最大運動能の40~ 60%で行われる131),513),518).ATはPeak VO2 の40~ 60%に相当し,その生理学的特徴から理論的に心不全の運動強度として安全であり適切とされる132).導入期は個々の患者の原疾患や重症度,合併症に注意しながらきめ細かい運動処方(表16)を作成し,安定期においては,1回20~ 60分,週3~ 5回を目標とする.また週に2 ~ 3回程度の低強度レジスタンストレーニングも推奨されている131).
慢性心不全に対する運動療法
ClassⅠ
● 左室収縮機能低下例に対し,自覚症状の改善と運動能改善を目的として,薬物療法と併用して実施する(エビデンスレベルB)
ClassⅡ a
● 左室収縮機能低下例に対し,QOLの改善および心事故減少,生命予後改善を目的として実施する(エビデンスレベルB)
● 運動耐容能低下を示す左室収縮機能が保持された心不全(拡張不全)患者に対し,運動耐容能改善を目的として実施する(エビデンスレベルC)
● ICD またはCRT-D植え込み後の心不全患者で,運動耐容能改善およびQOL改善効果を目的として実施する(エビデンスレベルC)
① 運動療法の効果(表14)
LVEF平均20~ 30%,Peak VO2 10~ 20 mL/分/kgの慢性心不全患者に対して,中等度の運動強度(Peak VO2の40~ 70%程度)で2~ 6か月間の運動療法を施行すると,Peak VO2で15~ 30%(平均約20%)の増加が得られ,嫌気性代謝閾値(AT: Anaerobic threshold)も改善する506)-516).この運動耐容能改善効果は,β遮断薬服用中患者517),518),ICDまたはCRT-D装着後患者においても認められる519)-521).
運動療法により心不全患者の運動負荷時の心拍出量反応508)は改善するが, 安静時のLVEFは変わらないか153),522),またはわずかに改善するとされる523),524).一方,左室拡張機能指標のうち,拡張早期流入速度や弛緩速度が改善する513),514),525).また,血中BNPおよびNT-proBNPを低下させることが報告されている526),527).虚血性心疾患患者では,冠側副血行路の発達506),528)-530)や,冠動脈の内皮依存性冠動脈拡張反応を改善すること531)が知られている.
運動療法による運動耐容能増加効果の多くは,骨格筋(筋肉量・ミトコンドリア容積の増加512),骨格筋代謝および機能の改善511),532),呼吸筋機能の改善533),534))やNO産生増加を介した内皮機能改善効果535),536)による末梢血管等の末梢機序を介するものであると考えられている508),512).また,神経体液因子への効果としては炎症性物質であるCRP537),サイトカイン(TNF-α,IL-6,IL-β 1 等)538)の低下や,予後指標として重要な自律神経機能異常が改善する539)-541).
運動療法が心不全患者の不安,抑うつを軽減し,生活の質(QOL)を改善することはほぼ確立されている506),509),515),524).長期予後に対する有用性に関しては,単一施設における無作為割り付け試験において,運動療法施行群で非施行群より心不全再入院や心臓死が減少すると報告されている506).Smartらによる81研究のメタアナリシスでは,2,387名に運動療法が施行され,60,000人・時間の運動トレーニングにおいて,運動に直接関連した死亡はなく,報告された心血管イベントは運動群56例と非運動群75例(p= 0.05)であり,死亡は26例と41例(p= 0.06)で,安全性と心血管イベント抑制に関して有用性が示された542).また,ExTraMaTCHでは 9編に対してメタアナリシスを行い,生存率(p= 0.015),無事故生存率(死亡+入院,p= 0.018)ともに運動療法群が有意に良好であり,運動療法が心不全患者の予後を改善することが示された152).HF-ACTION研究543)では,アメリカ,カナダ,フランスの82施設において,外来通院中のLVEF 35%以下,NYHAⅡ~Ⅳ度の安定した心不全患者2,331例を対象とし,無作為に通常治療群とそれに運動療法を追加する群に割り付け,平均2.5年間追跡した.その結果,運動療法群でQOLの有意な改善がみられ,心血管イベントや予後については一次解析で有意な改善はみられなかったが,予後予測因子での補正によりいずれも統計学的に有意な改善が示された.
② 運動療法の禁忌(表15)
運動療法の禁忌を表15に示す.NYHAⅣ度に関しては,全身的な運動療法の適応にはならないが,局所的個別的なレジスタンストレーニングの適応となる可能性は
ある131).高齢者,補助人工心臓装着中の心不全,ICD埋込み後等は禁忌ではない.
③ 運動処方
心不全の運動療法は,基本的に運動処方に従って行われるべきであり,特に高齢者や左室機能の著明低下例,危険な不整脈や虚血出現の可能性がある例等は
監視下で行われる.運動強度としては低~中強度(Peak VO2 の40~ 60%)でも運動療法効果が得られるので最大運動能の40~ 60%で行われる131),513),518).ATはPeak VO2 の40~ 60%に相当し,その生理学的特徴から理論的に心不全の運動強度として安全であり適切とされる132).導入期は個々の患者の原疾患や重症度,合併症に注意しながらきめ細かい運動処方(表16)を作成し,安定期においては,1回20~ 60分,週3~ 5回を目標とする.また週に2 ~ 3回程度の低強度レジスタンストレーニングも推奨されている131).
慢性心不全に対する運動療法
ClassⅠ
● 左室収縮機能低下例に対し,自覚症状の改善と運動能改善を目的として,薬物療法と併用して実施する(エビデンスレベルB)
ClassⅡ a
● 左室収縮機能低下例に対し,QOLの改善および心事故減少,生命予後改善を目的として実施する(エビデンスレベルB)
● 運動耐容能低下を示す左室収縮機能が保持された心不全(拡張不全)患者に対し,運動耐容能改善を目的として実施する(エビデンスレベルC)
● ICD またはCRT-D植え込み後の心不全患者で,運動耐容能改善およびQOL改善効果を目的として実施する(エビデンスレベルC)
表14 運動療法の効果
表15 心不全の運動療法の禁忌(文献131より転載,一部改変)
表16 心不全の運動療法における運動処方(文献131より転載,一部改変)
Ⅱ 慢性心不全の治療 >
6 非薬物療法 >
2 運動療法
慢性心不全治療ガイドライン(2010年改訂版)
Guidelines for Treatment of Chronic Heart Failure(JCS 2010)
Guidelines for Treatment of Chronic Heart Failure(JCS 2010)